Диагностика и лечение перелома ладьевидной кости
Хирургия кисти и стопы – сравнительно новые, но востребованные направления в ортопедии и травматологии. Их развитие связано с увеличением количества травматических повреждений этих сегментов, с необходимостью их профессиональной коррекции во избежание утраты важных функций.
Особым вопросом рассматриваются переломы костей запястья и предплюсны. Наиболее часто распространен перелом ладьевидной кости.
Анатомическая особенность
Запястье состоит из 8 небольших косточек, которые имеют свое название, разные размеры и форму. Это нужно для того, что бы кисть выполняла большой объем движений. Особенность их структуры в том, что они не имеют надкостницы, очень мягкие, лежат свободно друг от друга и фиксированы лишь связками. Отсутствие надкостницы обуславливает их плохое кровоснабжение, что имеет огромное значение в лечении повреждений.
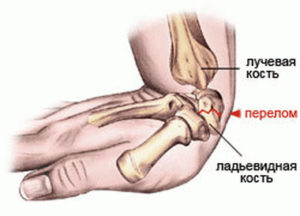
Механизм перелома ладьевидной кости руки
Одной из самых крупных косточек запястья, является ладьевидная кость. Она расположена под лучевой костью и непосредственно участвует в образовании лучезапястного сустава. Этим объясняются частые переломы ладьевидной кости кисти.
Есть еще одна особенность – косточки не только на запястье, но и плюсневая локализация в области голеностопного сустава. Все особенности этой зоны аналогичны кисти. Ладьевидная кость на стопе расположена между таранной и клиновидными костями, и участвует в амортизации стопы при ходьбе.
Перелом ладьевидной кости – нарушение ее целостности в таких вариантах:
- Поперечный разрыв с образованием двух крупных отломков;
- Краевые отрывы кости;
- Многооскольчатый перелом ладьевидной кости со смещением.
Заподозрить данный вид повреждения очень тяжело, так как изолированный перелом ладьевидной кости встречается крайне редко. Отмечается частое его сочетание с переломом луча в типичном месте и вывихами кисти. На стопе перелом сопровождается повреждениями таранной кости.
Клиника
Такого рода повреждения случаются от удара ладонной поверхностью разогнутой кисти, или запястья вытянутой вперед руки. Симптомы перелома ладьевидной кости:
- Боль в области тыльной поверхности запястья в проекции 1 межпальцевого промежутка. Отмечается ее усиление при разгибании кисти или большого пальца, осевом надавливании на 1-2 пястные кости, или саму болезненную точку.
- Отек в области поражения. Носит ограниченный характер, без распространения на другие области запястья;
- Изолированные переломы ладьевидной кости долго остаются не распознанными, и характеризуются длительными и упорными болями и нарушением функции, при отсутствии эффекта от любых методов лечения.
- При переломах ладьевидной кости стопы клиника такая же, но симптомы отмечаются на предплюсне. Ходьба резко болезненная, порой не возможна.
Диагностика
Для верификации диагноза используют рентгенографию лучезапястного, или голеностопного сустава в двух проекциях. При этом определяется вид перелома с дальнейшей тактикой ведения.
Лечение
На видео рассказывается что нужно делать после того как сняли гипс:
Вся сложность восстановления поврежденной кости заключается в плохом кровоснабжении. Срастание и лечение переломов ладьевидной кости кисти длительное, и требует от врача и больного большого терпения.
Консервативное лечение
Главное условие – стойкая иммобилизация запястья. Для этого устанавливают кисть в положении легкого разгибания и лучевого отведения. Такая позиция способствует максимальному сближению отломков. Фиксацию проводят циркулярной гипсовой или скотчкастовой повязкой, наложенной от плюсне-фаланговых суставов до средней трети кости плеча. Сроки иммобилизации составляют 4-6 недель. Чем дольше этот срок, тем больше вероятность срастания перелома. Неэффективность лечения часто связана с преждевременным снятием иммобилизации и началом движений.
При лечении переломов ладьевидной кости стопы гипсовая повязка накладывается от плюсне-фаланговых суставов до средней трети голени, с фиксацией голеностопного сустава. Сроки иммобилизации составляют 6-7 недель.
Оперативные методы
Используют только при невозможности срастания перелома консервативно. Основные виды операций:
- Остеосинтез перелома штифтом. Показан при наличии двух крупных отломков ладьевидной кости;
- Пластический остеосинтез. В этом случае для удержания отломков в правильном положении используют костные фрагменты большеберцовой кости.
- Резекция шиловидного отростка лучевой кости. Результативность операции заключается в том, что уменьшается боль при движениях кистью. Это объясняется увеличением пространства от поврежденной ладьевидной кости до ближайшей костной структуры, которая может ее раздражать.
- Удаление мелких фрагментов кости. Метод показан при краевых переломах, когда срастание не возможно.
Оперативное лечение переломов ладьевидной кости стопы идентично кисти. Отличие лишь в месте проведения операционного разреза.
Реабилитация
При консервативном лечении с гипсовой иммобилизацией используют методы ЛФК с первых суток. Их направленность – профилактика последствий перелома ладьевидной кости в виде контрактуры и тугоподвижности кисти и стопы. Запрещены движения в пораженном суставе, но обязательны подвижность пальцев в виде сгибания-разгибания, локтевом суставе и плечевом сочленении. После уменьшения отека и при отсутствии болевого синдрома показана замена циркулярной гипсовой повязки на заднюю лонгету.
Это необходимо для того, чтобы подключить методы физиотерапии к реабилитации после перелома ладьевидной кости:
- Электрофорез кальция хлорида и калия йодида;
- Парафин-озокеритовые аппликации;
- Лазеротерапия;
- Магнитная и ударно-волновая терапия;
- УВЧ;
- Массаж и гимнастика.
Принцип их действия заключается в местном улучшении кровотока, уменьшении воспалительных проявлений и отечности, что значительно сокращает сроки срастания перелома.
На видео реабилитационные процедуры при переломе ладьевидной кости руки:
Реабилитационные мероприятия после оперативного лечения такие же. Методы физиотерапии и массажа подключают при снятии послеоперационных швов.
Через 4-5 недель начинают после контрольной рентгенографии начинают активную разработку пораженного лучезапястного сустава, с использованием ЛФК и мануальной терапии. Полное восстановление происходит к 4-5 месяцу.


Уважаемый доктор! У меня к вам вопрос: у меня перелом ладьевидной кости руки, мне 36 лет,после консервативного лечения (спустя 2,5 месяца) был сделан повторный снимок , на котором видно, что кость не срослась. Скажите, пожайлуста, есть ли смысл снова накладывать гипс или прибегнуть к оперативному вмешательству?